药物中毒猛于车祸
意外中毒现在取代了车祸,成为造成美国致命伤害的头号原因,而89%的意外中毒事件源自药物。
撰文黛博拉·富兰克林(Deborah Franklin)

2012年夏天,美国俄勒冈州波特兰的一间急诊室里来了两个不停干呕、眼神涣散的小伙子,他们坚称自己只是饮用了一种普通的软饮料,除此之外没别的,随后其中一个晕倒在地。他们呈现出的古怪颜色暗示事实绝非如此。喝下饮料15分钟后,他们的嘴唇和皮肤都变成了骇人的蓝色,而血液像巧克力一样黑。
最终,一个小伙子承认:他们在苏打水里加了一种在网上买的苦味液体,他们想要买的是“2C-E”,一种人造致幻剂,他们听说这东西和摇头丸或LSD(一种制幻剂)差不多。而他们从网上那家化学公司收到的却是苯胺,一种工业溶剂,这玩意让他们的红细胞破裂、组织缺氧,差点送命。是他们搞错了还是那家公司搞错了,已经无从考证。美国俄勒冈毒物控制中心(Oregon Poison Center)医学主管赞恩·霍罗威茨(Zane Horowitz)说:“他们到急诊室之后好长时间,我们都不知道他们到底喝下了什么,连他们自己都不知道。”
霍洛威茨和其他毒理学家说,只要有一张信用卡,或者一个备货充足的家庭药箱,每个人都能得到比从前范围更广的合法或非法的药物,从某种意义上讲,这些药物也比从前更危险。这个问题正不断膨胀,而寻求新潮快感的无聊青少年只是问题的一部分。如果患者将长效处方麻醉剂加倍、将某些药物互相混用或与酒精同时服用,也容易中招。美国因药物使用问题致死的人数增长之快,令人瞠目结舌,这是美国疾病控制与预防中心(CDC)最近的一篇综述所确认的。意外中毒现在取代了车祸,成为造成美国致命伤害的头号原因,而89%的意外中毒事件源自药物。
药物滥用致死人数不断升高
每10万人中的死亡人数(美国)
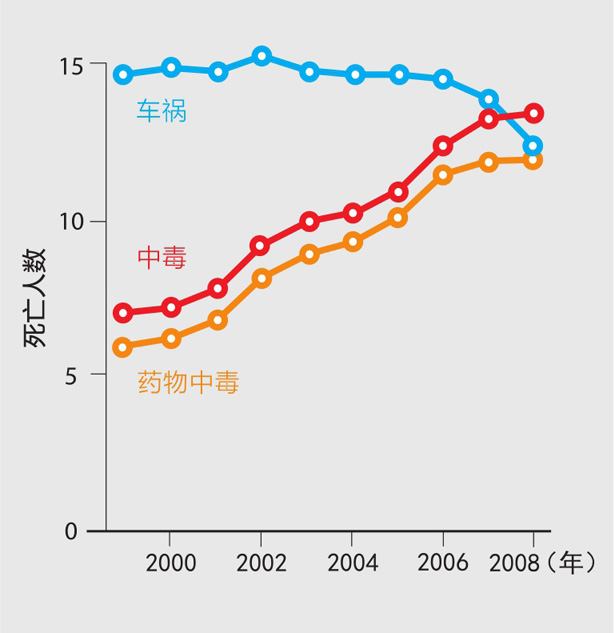
中毒已经超过车祸,成为美国伤害致死的头号因素。这些致命中毒事件中将近90%是由医用或消遣性药物引起的。
问题的严重性令立法者、医生和公共卫生专家纷纷出马寻找解决方案。2012年7月,美国总统贝拉克·奥巴马(Barack Obama)签署了《2012年合成药物滥用预防法案》(Synthetic Drug Abuse Prevention Act of 2012),宣布制造、销售、持有2C-E及25种其他消遣性的“策划药”(designer drug,在制造时故意有小误差的药物,以钻法规的空子)是不合法的。为了试着控制处方药滥用,美国已有至少49个州拨出资金,建设电子数据库,用来找出开具过量麻醉剂的医师,以及通过医生合法处方获得过量镇痛药或兴奋剂的成瘾者。
同时,对于急诊医生如何处理药物过量的案例,医学毒理学家给出的建议也令人惊讶:试图确认药物滥用时,不要太依赖传统的血液和尿液检查,因为实验室检测结果可能有误导性。相反,这些“医学侦探”说,问一些尖锐的问题,反而可能挽救更多患者。
新型麻醉剂
尽管近年来“策划药”造成死亡的人数在上升,但最常见的药物中毒事件却是由相对常见的药物导致的。针对美国所有因用药过量死亡案例的最新分析表明,其中40%以上的案例与处方麻醉剂有关。这些强力止痛药(包括氧可酮、氢可酮和美沙酮)的销售量也在节节攀升,根据CDC的数据,这些药物的销售量在1998年到2008年间蹿升了300%,因为医生会优先考虑缓解癌症、手术和严重损伤的剧痛。
过去十余年中,研究已经明确显示,短疗程的处方麻醉剂能够安全地降低痛苦。但是,滥用这些潜在的上瘾药物,不管是单独用还是联合使用,都是致命的。2008年,《美国医学会杂志》(Journal of the American Medical Association, JAMA)发表的一项研究剖析了西弗吉尼亚州的情况:275名过量使用处方麻醉剂的人中,有56%的人的药物都不是从处方渠道得到的;还有21%在死前一年,曾于5名或更多医生处获得了麻醉剂的处方。这种模式说明,他们通过医生的合法处方所获得的剂量,比任何一位医生可以提供的都多。美国的统计数据强调了此举的风险:现在,合法的麻醉剂每年杀死的人数,已经比海洛因和可卡因加起来还多。
不仅仅是处方麻醉剂的获取渠道比过去广了,有些在体内停留的时间也比过去长了。例如,对于那些需要在整晚的剧痛中寻求解脱的患者,高剂量的缓释丸剂很方便,然而如果用法不对,这种药物也更有可能被过量服用。有些消遣性的药物滥用者将长效的60毫克氧可酮丸剂研磨成细粉,用鼻子吸食或卷成烟来抽,由此会让可能有毒的剂量一次性进入血液。
普通患者也会发生问题。霍洛威茨说:“有些患者告诉我,‘我的药吃完了,所以从邻居那儿要了点’,但是后来发现,邻居的用药剂量要高得多。”
获得处方药越容易,因药物混用导致的危险情况也会越容易发生。JAMA上那项关于过量用药的研究中,死亡患者中有近80%的人混用了药物,混用的药物通常包含苯二氮类(一般用于焦虑或失眠),有时也涉及饮酒。
这类药物混用往往也有潜在的成瘾性。在足够高的剂量下,每一种药物都能减慢呼吸,联合用药尤其危险,美国纽约市韦尔·康奈尔医学中心(Weill Cornell Medical Center)的急诊室内科医生简·普罗瑟(Jane Prosser)说,“这就是1加1等于4的一个例子。”
如果过量用药发生在老年患者身上,在急诊室就尤其难于诊断,因为老人更可能在接受多种慢性病的治疗。普罗瑟说:“一位困惑的老年患者来到急诊室,说‘我感觉很虚弱,头晕’,这是由于他的肿瘤导致的?还是化疗、止痛药,或者是由于呕吐和腹泻引起的脱水?可能很难讲。”
实验室检查误区
美国芝加哥库克县斯特洛格医院(John H. Stroger, Jr. Hospital of Cook County)的医学毒理学家马克·麦塞克(Mark B. Mycyk)说,尽管先进的分析技术能够选择性地识别任何药物,不过若想应用于医院的急诊室,这些技术成本太高,效率也太低,而且针对血液和尿液的快速药物筛查的标准选项,也跟不上人们滥用药物种类的变化。
“主要的毒理学筛查手段,多数是用于检查海洛因、可卡因和大麻。”麦塞克说。对于越来越多的勉强合法或非法的消遣性药物,比如2C-E,这些手段就检测不出来,因为它们拥有许多化学结构略有不同的变体,而设计那些药物的药剂师们也指望它们来挣钱。
就连许多合法的药物,包括抗焦虑药劳拉西泮(Ativan)和阿普唑仑(Xanax),以及止痛药美沙酮和氧可酮,都不在医院的标准药物筛查范围内。普罗瑟说,在这种情况下,依赖实验室结果会阻碍诊断,误导治疗。
假如一个美沙酮成瘾的人在服用了高剂量的阿普唑仑后昏迷,而被送至急诊室,医生在试图找出患者昏迷的原因时,会检验尿液寻找镇静类麻醉剂。检查结果会呈阴性,因为筛查无法检出美沙酮和阿普唑仑。医生受到检查结果的误导,开出的药方将无法缓解因麻醉剂消退而产生的戒断症状——而这个决定会导致毁灭性的后果。“突然,患者开始因阿片类戒断反应而呕吐,但并没有醒来,因为他服用了过量的苯二氮类药物,”普罗瑟说,“如果吸入呕吐物,就会要了他的命。”
改进检验方法也不一定就有好结果,麦塞克说。当时间很紧迫时,与其等待化学上的确认,倒不如去注意那些可以显露真相的、由某一类特定药物引起的典型症候群,然后对症治疗。
美国的政府机构也已经开始谋求解决方案。2012年7月,美国食品药品管理局(FDA)开始要求制药公司针对这些处方药的特别风险开发培训计划。而CDC则号召各州考虑监控医疗补助计划(Medicaid)或工伤保险中“管制处方药使用不当的迹象”。CDC说,为减少通过医生合法处方获得药品的情况,这些州级别的计划可能在某些情况下考虑限制对管制药物的赔付,比如只为每位患者赔付一位指定医生的处方,并且只赔付一种指定药剂。
麦塞克开始告诉他培训的急诊室医生,如果问出比在医学院里所学的问题更有针对性的问题,那么他们也许可以拯救更多的生命。“别问‘你滥用非法药物吗?’人们现在使用的大部分药品都不是非法的。很多人在过量使用医生们开出的处方药。”
麦塞克说,相反,要问“你曾经用止咳糖浆引起快感吗?”或“你吃过朋友或亲属的药吗?”这类问题才能让你正确获得更有帮助的反溃“多数患者会尽其所能帮助你,多数情况下,被送到急诊室只是意外,他们并不想死。”(翻译贾明月)
